
Яна Игоревна Прудникова
Желчный пузырь: нелишний орган
Прудникова Яна Игоревна, врач гастроэнтеролог, диетолог, терапевт
*Член Национальной Ассоциации Диетологов и нутрициологов России
*Член Российской гастроэнтерологической ассоциации
*Член Российского научного медицинского общества терапевтов
*Участник и докладчик Объединённой Европейской Гастроэнтерологической Недели (UEG Week)

Предисловие
Вы ощущали хоть раз тяжесть, распирание, боль в правом подреберье? Думаю, да. Неприятно, правда? Сразу как-то дискомфортно, хочется занять какое-то удобное положение, выгнуться, лечь или сесть поудобнее.
Такими симптомами внутренние органы дают понять – что- то не в порядке, надо обследоваться, сдавать анализы, идти к врачу. И вообще, стоит обратить внимание на свое здоровье.
А что делать? Куда идти? На что обратить внимание? Как раз эта книга написана для того, чтобы помочь разобраться во всех этих вопросах.
Не судите строго, это мой первый опыт написания книги. Я постаралась изложить все самое основное коротко, лаконично, доступно. Кое-что вы уже наверняка знаете, но «повторение – мать учения», как говорится.
Кое-что новенькое тоже узнаете.
На сегодняшний день уже достаточно много написано всяких разных книг о желудочно-кишечном тракте (ЖКТ). В основном, они посвящены кишечнику, взаимосвязи мозга и кишечника, микрофлоре, новомодным диетам и т.д
Конечно, кишечник, микрофлора, мозг, сердце и другие органы очень важны. И да, я бы даже сказала, что это жизненно важные органы, но лишних органов у нас в организме нет, в принципе, поэтому сегодня мы с вами обсудим такой немаловажный орган, как желчный пузырь.
Проблемы с желчным пузырем могут носить разный характер: функциональный (когда нет патологии органа, но есть нарушение его функции – моторики), органический (это уже патология самого органа, например, воспаление). Любой из этих вариантов снижает качество жизни. Ведь когда в правом боку постоянно тяжесть и/или резкие боли (спазмы), то день становится невыносимым.
Каждый человек в любом возрасте, даже в самом раннем, сталкивался с проблемами в желчном пузыре (ЖП). Поэтому садитесь поудобнее и читайте дальше, будет интересно, научно и просто.
Введение
Любые нарушения в организме взаимосвязаны между собой, поэтому нельзя выделить конкретно – этот самый важный орган и мы о нем заботимся, а этот не очень важный и мы про него забыли.
Организм – это единое целое. Как правило, один орган влияет на другой, одни кислоты или ферменты влияют на другие кислоты и ферменты. И даже тот самый любимый кишечник не может жить спокойно без хорошего «климата» внутри и вокруг себя. Этот самый хороший (благоприятный) климат создают соседние органы, а точнее гепатобилиарная система (ГБС). Она включает в себя печень, желчный пузырь, протоки.
Печень стимулирует выработку желчи, желчный пузырь и протоки помогают дальше распространяться ей по организму и выполнять свои функции.
Одна из основных функций желчного пузыря – бактерицидная, которая обеззараживает желудочно-кишечный тракт (его нижние отделы, т.е кишечник), но если с желчью или с пузырем происходит что-то не то, например, полип/камень в желчном пузыре или изменяется тонус желчного пузыря, то в таком случае желчь начинает работать против организма – против кишечника, нарушая среду в кишечнике, тем самым приводя к воспалению в нём, к синдрому избыточного бактериального роста (СИБР).
Тест на факторы риска
Перед тем, как вы начнёте углубляться в данную книгу, рекомендую вам пройти тест на факторы риска. А именно, факторы риска, которые нарушают работу желчного пузыря и, как следствие, приводят к нарушению в желудочно-кишечном тракте, и в организме в целом.
Итак, а вот и сам тест. Вам нужно отметить, сколько же факторов есть у вас? К фактором риска можно отнести:
– Женский пол
– Возраст 30+
– Люди с семейным анамнезом камней в желчном пузыре
– Лица с ожирением
– Травма печени и/или цирроз печени
– ЖКБ или паразиты в желчных протоках
– Некоторые кишечные заболевания, которые влияют на нормальное усвоение питательных веществ – болезнь Крона
– Высокий уровень триглицеридов
– Низкий уровень холестерина ЛПВП («хорошего» холестерина)
– Сахарный диабет, инсулинорезистентность
– Быстрая, резкая потеря веса
– Прием комбинированных оральных контрацептивов (КОК), гормонзаместительная терапия
– Малоподвижный образ жизни
Какая картина в итоге у нас получается?

Чаще всего, нарушениям подвержены женщины старше 30 лет с избыточной массой тела, и как следствие, нарушением липидного профиля (метаболический синдром) ранее или по сей день принимающие гормонзаместительную терапию, противозачаточные таблетки, а также постоянно «сидящие» на диете [2,3].
Узнали себя или своих близких?
Тогда вам тем более необходимо прочитать эту книгу. А если вы не в зоне риска, то данная книга поможет вам обойти патологи/ желчного стороной.
Липидный профиль (базовый) – комплекс тестов, который включает в себя анализ на общий холестерин, ЛПВП (липопротеины высокой плотности), ЛПНП (липопротеины низкой плотности), ЛПОНП (липопротеины очень низкой плотности) и триглицериды.
Знать свой липидный профиль необходимо каждому, кто заботится о здоровье своей сердечно-сосудистой системы и хочет снизить риск развития атеросклероза и заболеваний сердца, а также тем, кто проходит лечение. Контроль липидного профиля важен и при смене образа жизни, питания, физической нагрузки, при приеме лекарственных средств. Сдавать его желательно 1 раз в 3 месяца, для контроля.
Метаболический синдром (МС) – характеризуется увеличением массы висцерального жира, снижением чувствительности периферических тканей к инсулину и гиперинсулинемией, которые вызывают развитие нарушений углеводного, липидного, пуринового обменов и артериальной гипертонии.
Основной критерий МС:
– центральный (абдоминальный) тип ожирения – окружность талии (ОТ) более 80 см у женщин и более 94 см у мужчин
Дополнительные критерии МС:
– уровень АД> 140 и 90 мм рт. Ст. Или лечение АГ препаратами повышение уровня триглицеридов (≥ 1,7 ммоль/л)
– снижение уровня ЛПВП (<1,0 ммоль/л у мужчин;<1,2 ммоль/л у женщин)
– повышение уровня ЛПНП> 3,0 ммоль/л
– нарушенная толерантность к глюкозе (НТГ) – повышенный уровень глюкозы плазмы через 2 ч после нагрузки при ПГТТ ≥ 7.8 и <11.1 ммоль/л, при условии, что уровень глюкозы плазмы натощак составляет менее 7.0 ммоль/л.
– нарушенная гликемия натощак (НГН) – повышенный уровень глюкозы плазмы натощак ≥ 6.1 и <7.0 ммоль/л, при условии, что глюкоза плазмы через 2 ч при ПГТТ составляет менее 7.8 ммоль/л.
– комбинированное нарушение НГН/НТГ – повышенный уровень глюкозы плазмы натощак ≥ 6.1 и <7.0 ммоль/л в сочетании с глюкозой плазмы через 2 ч при ПГТТ ≥ 7.8 и <11.1 ммоль/л.
Достоверным МС считается при наличии 3 критериев: 1 основного и 2 дополнительных.
Глава 1
Гепатобилиарная система
Начнем пожалуй с того, что желчный пузырь входит в состав жизненно важной системы организма – гепатобилиарной системы (ГБС). Она представляет собой сложный многоуровневый механизм, позволяющий осуществлять такие важнейшие процессы, как пищеварение и экскреция (выведение из организма продуктов метаболизма).
Гепатобилиарную систему составляют желчный пузырь, печень и желчные протоки. Основной ее задачей является образование и транспортировка желчи, которая вырабатывается клетками печени (гепатоцитами).
В этой главе мы подробно разберем самые ключевые моменты каждой составляющей гепатобилиарной системы (каждый орган).
Желчный пузырь: роль в организме
Преобладает точка зрения, что желчный пузырь не является жизненно необходимым органом [1]. Но многие всё-таки считают, что лишних органов у нас нет. Конечно люди живут без желчного пузыря, а куда им деваться если орган уже удалили. Но насколько качественно они живут без этого органа?!
Я могу сказать, что пациенты после удаления желчного пузыря часто сталкиваются с проблемами в кишечнике: синдром избыточного бактериального роста (СИБР), хологенная диарея, а также нарушается всасывание жиров и жирорастворимых витаминов, как следствие происходят гормональные нарушения (нарушение менструального цикла).
Хологенная диарея – диарея, вызванная нарушением всасывания желчных кислот.
У человека желчный пузырь находится в правой продольной борозде, на нижней поверхности печени (в общем, под правым ребром), имеет форму овального мешка, величиной с небольшое куриное яйцо и наполнен тягучей, зеленоватого цвета жидкостью – жёлчью.
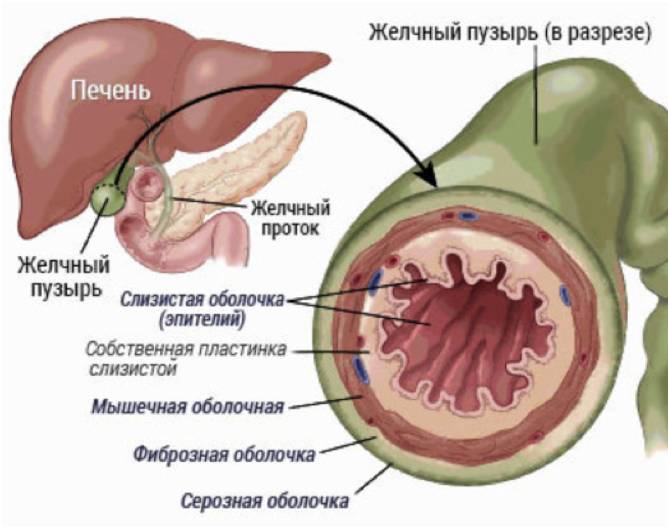
Длина желчного пузыря 8—12 см и диаметр до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увеличиваться до 200 мл. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется.
Если коснуться строения желчного пузыря, то от узкой части (шейки) пузыря идёт короткий выводной пузырный жёлчный проток. В месте перехода шейки пузыря в пузырный жёлчный проток располагается сфинктер Люткенса, регулирующий поступление жёлчи из жёлчного пузыря в пузырный жёлчный проток и обратно.

Пузырный жёлчный проток в воротах печени соединяется с печёночным протоком. Через слияние этих двух протоков образуется общий жёлчный проток, объединяющийся затем с главным протоком поджелудочной железы и, через сфинктер Одди, открывающийся в двенадцатиперстную кишку в фатеровом сосочке.
Желчный пузырь накапливает желчь, которую вырабатывает печень и регулирует ее поступление в двенадцатиперстную кишку через общий желчный проток.
Сейчас мы обсуждали нормальное строение желчного пузыря. Но в связи с тем, что наука и прогресс сделали значительный скачок вперед, аппарат УЗИ стали высококачественными, и все чаще и чаще стали встречаться изменения формы желчного пузыря, их еще называют перегибами. Перегиб желчного пузыря бывает врожденный (изначально закладка внутренних органов) и приобретенный (вследствие беременности, родов, травмы, резкого снижения массы тела, операции).
Желчный пузырь достаточно чувствительный и мобильный орган. Поэтому от изменения массы тела (уровня висцерального внутреннего жира), внутрибрюшного давления, положения тела – может меняться внешний вид желчного пузыря.
Как это понимать?
Во время консультаций, некоторые пациенты говорят:
– «до родов не было перегиба – после родов появился»
– «похудела и все перегибы желчного пузыря расправились»
– «когда лежу – перегиб есть, когда стою – его нет»
Всегда ли перегиб желчного пузыря это плохо? Нет.
Перегиб желчного пузыря – это скорее ваша изюминка, особенность, с которой нужно научиться жить. Вариантов перегиба желчного пузыря бывает достаточно много, на рисунке представлено несколько из них:

В ситуации, когда есть перегиб, но при этом нет жалоб, по анализам и обследованиям все хорошо, ничего не нужно делать, т.е не нужно никак лечить перегиб. Он не лечится, и вообще, это не диагноз, а просто анатомическая особенность.

История пациентки А. 42 года.
Обратилась она ко мне с жалобами на нестабильный стул (то кашицеобразный, то диарея, то нормальная «колбаска») и вроде бы здесь нет ничего страшного, потому что такие нарушения могут быть в зависимости от типа питания, но он ярко-желтый, а порой и зеленый стул с болью в правой подвздошной области, это уже звучит не очень приятно.
Так вот, возникла вся эта ситуация после удаления желчного пузыря (она принимала с 18 лет комбинированные оральные контрацептивы, практически непрерывно, вследствие чего сформировались камни в желчном пузыре и его пришлось удалить).
Я ее сразу отправила на необходимые анализы:
– в РФ можно сдать только копрограмму (отсутствие стеркобилина должно быть), если результат положительный, то дальше сдаем ХМС по Осипову (кровь) или водородный дыхательный тест с лактулозой для оценки микрофлоры в кишечнике
– УЗИ брюшной полости натощак.
Хологенная диарея с синдромом избыточного бактериального роста (СИБР) подтвердились (они теперь ее вечные спутники, к сожалению).
Все лечение заключается в приеме сорбентов (энтеросгель, например), желчегонных, которые способствуют понижению концентрации выводимой желчи (аллохол) и диета пожизненная.
Анализы, которые есть за пределами РФ – они более эффективны и точны:
– количественный метод определения метаболита 7 альфа- гидрокси-4-холестен-3-он (С4) в сыворотке крови;
– количественное определение фактора роста фибробластов 19 в образцах плазмы и сыворотки человека.
Вечный спутник – печень
Печень – жизненно важная железа внешней секреции, находящаяся в брюшной полости (полости живота) под диафрагмой и выполняющая большое количество различных физиологических функций. Расположена под правым ребром.
Печень является самой крупной железой всех позвоночных.
Расскажу вам немного о строении печени и буквально самое необходимое, что нужно знать.
Печень состоит из двух долей: правой и левой. В правой доле выделяют ещё две вторичные доли: квадратную и хвостатую. По современной сегментарной схеме, печень разделяется на восемь сегментов, образующих правую и левую доли. Хвостатая и квадратная доли, располагающиеся сзади и спереди от ворот печени.

Печень выполняет достаточно много функций:
– Обеззараживает чужеродные вещества (ксенобиотики, аллергены, токсины и тп);
– Удаляет из организма избыток гормонов, витаминов, препаратов, продуктов распада;
– Пополняет и хранит энергетический резерв (гликоген), регулирует углеводный обмен;
– Является резервуаром (депо) жирорастворимых витаминов;
– Участвует в метаболизме витаминов;
– Участвует в процессе кроветворения у плода;
– Синтезирует холестерин и его эфиры (триглицериды, «хороший» холестерин – ЛПВП, «плохой» холестерин – ЛПНП и тп);
– Синтезируются гормоны (инсулин подобный фактор роста);
– Вырабатывает желчь.
Желчь вырабатывается гепатоцитами (клетками) печени путем активного и пассивного транспорта в них воды, холестерина, билирубина, катионов.
В гепатоцитах из холестерина образуются первичные желчные кислоты – холевая и дезоксихолевая. Из билирубина и глюкуроновой кислоты синтезируется водорастворимый комплекс. Они поступают в желчные капилляры и протоки, где желчные кислоты соединяются с глицином и таурином. В результате образуются гликохолевая и таурохолевая кислоты.


