
Ольга Жоголева
Аллергия и как с ней жить. Руководство для всей семьи
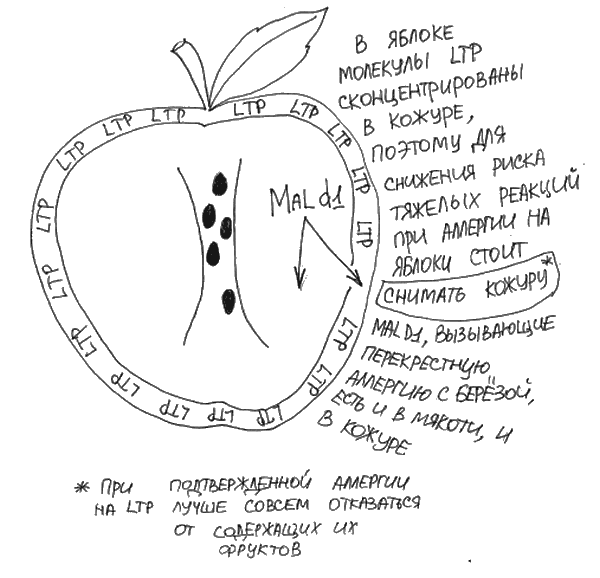
Рис. 7. Разные аллергены в яблоке
Ученым удалось выявить, какие белки ответственны за аллергию на молочные продукты и яйца. Благодаря открытию структуры белков, вызывающих аллергию, мы узнали, что белки молока у большинства животных схожи, поэтому, например, при аллергии на коровье молоко неправильно заменять его на козье или овечье. Кроме того, некоторые белки могут разрушаться при термической обработке (например, сывороточные белки молока), а другие остаются стабильными даже в выпечке (например, овомукоид яйца). Зная, какие молекулы виноваты, иногда можно подобрать переносимую форму продуктов и расширить диету людям с аллергией на молочные продукты или яйца. Эти возможности открываются нам в случае выявления IgE к отдельным молекулам-аллергенам, а не к экстрактам (рис. 8). [38, 165]

Рис. 8. Иногда полезно знать, какая именно молекула вызывает аллергию
Дальнейшее изучение механизмов развития аллергии показало, что при аллергии на одни и те же растения у большинства людей иммуноглобулины E образуются к одним и тем же молекулам. Такие молекулы-аллергены носят название мажорных. Иммуноглобулины Е к мажорным аллергенам березы BetV1 обнаруживаются у 80 % людей с симптомами аллергии на ее пыльцу. Молекулы, к которым IgE образуются у меньшинства людей, носят название минорных аллергенов.
Зачем нужно знать, есть ли аллергия на мажорные и минорные белки?
Во-первых, аллергия на мажорные молекулы обычно сопровождается более яркими симптомами. С другой стороны, один из методов лечения аллергии, аллерген-специфическая иммунотерапия, или АСИТ, наиболее эффективна при аллергии на мажорные молекулы аллергенов. Одним из обязательных требований к лекарствам для проведения АСИТ является определенное количество молекул-мажорных аллергенов в экстракте. От этого, скорее всего, напрямую зависит эффективность того или иного препарата для АСИТ. Определение IgE к мажорным и минорным аллергенам может быть частью подготовки к проведению АСИТ, чтобы прогнозировать ее эффективность. Однако это обследование требуется не всегда, потому что врач может с высокой вероятностью определить, какие молекулы вызвали сенсибилизацию (образование иммуноглобулина Е IgE), ориентируясь на симптомы заболевания у человека. Например, если у человека есть яркие симптомы насморка с зудом в носу и чиханием в мае, возникают зуд во рту и першение в горле при употреблении свежих яблок и свежей моркови, но при этом шарлотку или суп с морковью этот же человек ест совершенно спокойно, скорее всего у него аллергия на мажорный аллерген березы BetV1 (рис. 9).

Рис. 9. Белки фруктов и овощей, перекрестно реагирующие с пыльцой, обычно термически не устойчивые
Зная, что успех АСИТ-терапии может зависеть от количества мажорных молекул в препарате, ученые пошли дальше. Что, если создать препарат для этого лечения целиком мажорных аллергенов, а не из натуральных экстрактов, как это делается сейчас? Пока на пути к такому виду АСИТ остается ряд неотвеченных вопросов. Какое лечение подобрать человеку, имеющему IgE и к мажорным, и к минорным аллергенам? Будет ли эффективна терапия с помощью лекарств, состоящих только из одного вида молекул? Возможно, другие молекулы могут играть вспомогательную роль, усиливая иммунный ответ или привлекая клетки иммунной системы (такие молекулы носят название адьювантов). На эти вопросы ученые пока только ищут ответы.
Дополнительные свойства некоторых белков-аллергенов
При изучении свойства аллергенов было обнаружено, что в некоторых случаях они имеют особенные свойства, влияющие на течение аллергии. Например, аллергены клещей домашней пыли обладают способностью повреждать слизистые оболочки дыхательных путей и делать их более проницаемыми, причем не только для клещевых аллергенов, но и других белков. В течение жизни человека спектр белков, вызывающих у него аллергию, может расширяться. Происходит это в том числе потому, что повышенная проницаемость слизистых оболочек дыхательных путей приводит к проникновению чужеродных белков туда, где их быть не должно. Клетки иммунной системы аллергика, обнаружив чужеродную молекулу, могут неправильно распознавать ее, считая врагом, и сражаться с ней. Некоторые аллергены умеют усиливать аллергический тип иммунного ответа, например, мажорный белок клещей домашней пыли DerP1. Он не только вызывает симптомы у большинства людей с аллергией на пыль, но и взаимодействует с клетками слизистых оболочек дыхательных путей, в результате чего они выбрасывают вещества, стимулирующие аллергический тип иммунного ответа. (рис. 10). [188]
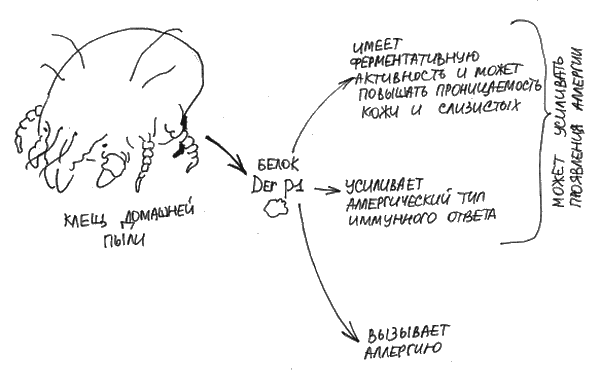
Рис. 10. Аллергены клещей домашней пыли и их особые свойства
Таким образом, не каждое вещество может стать аллергеном.
• Это должны быть молекулы определенного размера, чтобы проникнуть через наши барьеры (слизистые оболочки или кожу) и чтобы клетки иммунной системы могли их «увидеть».
• Эти вещества должны иметь преимущественно белковую или гликопротеиновую структуру, чтобы клетки иммунной системы могли их «прочитать».
• Некоторые из этих веществ способны влиять на аллергический иммунный ответ, усиливая его (например, аллергены клещей домашней пыли).
Несмотря на то что за последние годы успехи молекулярной аллергологии продвинули нас вперед в понимании механизмов развития аллергии и иммунологической толерантности, в изучении аллергенов еще много тайн. Так, например, ученые заметили, что белки-аллергены обязательно выполняют какую-то важную функцию у их источника: например, парвальбумин рыбы участвует в сокращении ее мышц, а профилины растений участвуют в их росте, развитии и защитных свойствах. [94, 188] Какое это имеет значение, что именно заставляет иммунную систему синтезировать IgE к таким белкам, а также почему белки со всеми перечисленными выше свойствами вызывают аллергию не у всех людей с генетической предрасположенностью к ней, нам только предстоит выяснить.
Глава 3
Пищевая аллергия: как она проявляется и как с ней справиться
Пищевая аллергия – это неадекватная реакция на пищу с участием иммунной системы. Она возникает из-за сбоя в работе клеток иммунной системы, из-за которого они неправильно распознают безопасные пищевые белки, считают их врагами и поэтому сражаются с ними (рис. 11).

Рис. 11. Клетки иммунной системы неправильно воспринимают пищевые белки
Аллергия и генетика
Чаще всего пищевая аллергия генетически обусловлена, но при этом она не обязательно должна встречаться у нескольких поколений в семье. Иногда такие гены появляются у человека впервые из-за мутаций во время образования яйцеклетки или сперматозоидов у его родителей.
Связь аллергии с генами не означает, что человек рождается запрограммированным на развитие той или иной аллергии. Все гораздо сложнее. Гены определяют предрасположенность к аллергии, но проявится она или нет, зависит от большого количества факторов окружающей среды, которые называются эпигенетическими. [14, 24, 42, 46, 57, 103, 104, 118, 151, 175]
Эти факторы действуют на протяжении всей жизни человека, и аллергия может проявиться в любом возрасте, но чаще всего это происходит в детстве. Так, по разным данным, пищевая аллергия встречается у 8-10 % детей в возрасте 1 года, в дошкольном возрасте ее частота снижается до 3–5 %, у детей более старшего возраста и взрослых ее частота не превышает 1–3 %. [109, 118, 122, 144]
Почему пищевая аллергия чаще встречается среди малышей?
Скорее всего, это связано с тем, что в большинстве случаев аллергия развивается в начале знакомства с пищевыми белками. Однако впервые она может возникнуть и во взрослом возрасте. Наиболее часто аллергию вызывают молочные продукты, яйца, пшеница, рыба, морепродукты, орехи, соя и арахис – так называемая, большая восьмерка аллергенов. Интересно то, что в разном возрасте преобладает аллергия на разные продукты. Например, в первые годы жизни чаще всего аллергию вызывают молоко и яйца и очень редко – фрукты и овощи. С течением времени дети могут перерастать пищевую аллергию. Зачастую это касается аллергии на молоко, яйца, пшеницу и другие злаки. При этом аллергия на рыбу и орехи, напротив, может сохраняться на долгие годы, однако и такая аллергия может исчезнуть со временем. Так, есть люди, которые с детства имели аллергию на рыбу в виде отеков и крапивницы и долгие годы не употребляли рыбу из-за боязни аллергической реакции. Позже во взрослом возрасте они случайно в составе блюда или осознанно в порядке эксперимента пробовали рыбу и узнавали, что аллергии больше нет. Так поступать самостоятельно не стоит, потому что пищевая аллергия может проявляться очень тяжело, и предсказать тяжесть очередного эпизода, к сожалению, невозможно. Важно знать, что любая аллергия может пройти с течением времени, поэтому вместе с врачом нужно регулярно переоценивать диету и совместно принимать решение о ее пробном расширении. [144, 152]
Почему у младенцев редко возникает аллергия на фрукты и овощи?
Мы уже говорили о том, что в первые годы жизни редко возникает аллергия на фрукты и овощи. Как оказалось, чаще она развивается в более старшем возрасте и формируется вторично, вследствие поллиноза. [44, 59] Поллиноз – это аллергия на пыльцу растений, например пыльцу березы, тимофеевки или полыни. При развитии такой аллергии у человека образуются белки иммуноглобулины Е IgE к молекулам пыльцы. C течением времени, по мере контакта с пыльцой из-за сходства между молекулами пыльцы и некоторых фруктов, овощей и орехов, иммунная система может начать распознавать их в качестве врагов. Первичная аллергия на фрукты больше характерна, например, для жителей средиземноморского региона. В наших широтах чаще всего аллергия на фрукты и овощи развивается вследствие поллиноза. Для развития поллиноза обычно нужно пережить несколько сезонов цветения, поэтому он редко развивается у детей младше 2 лет, и по той же причине аллергия на фрукты и овощи – удел более старших детей и взрослых. Вот почему поиск аллергии на фрукты и овощи у младенца не всегда оправдан, независимо от их цвета. Но о цвете позже, в главе 13, где мы поговорим о самых частых мифах.
Может ли аллергия возникнуть у взрослого?
Да, вполне, хотя и случается это значительно реже, чем в детском возрасте. При этом если аллергия впервые возникла у взрослого человека, чаще всего мы имеем дело с аллергией на рыбу и орехи. [94] Описаны случаи возникновения пищевой аллергии на молоко у людей, которые долгое время не употребляли молочные продукты, а затем, занявшись спортом, стали увлеченно пить сывороточные или казеиновые протеиновые напитки. Еще один довольно необычный вид пищевой аллергии, который может впервые возникнуть у взрослого человека (хотя встречается и в детском возрасте), – аллергия на омега-5-глиадин. [87, 122]
Чтобы рассказать о ней, стоит привести пример из практики. Мужчина 30 лет впервые в жизни столкнулся с проявлениями необычной для него аллергии (ранее он не замечал за собой аллергических реакций): несколько раз после посещения ресторана он покрывался крапивницей и терял сознание. Проанализировав меню всех эпизодов, мы вместе с ним не смогли обнаружить закономерностей, потому что все те же самые продукты он мог есть между этими эпизодами без каких-либо аллергических реакций. Проведя обследование, мы с ним обнаружили иммуноглобулин Е IgE к омега-5-глиадину, и все стало на свои места. Омега-5-глиадин – это один из белков пшеницы, который, как правило, с трудом всасывается в кишечнике из-за особенностей своего строения. Однако существуют состояния, при которых усиливается его всасывание: этому способствуют физическая нагрузка, жаркая погода, употребление алкоголя, прием нестероидных противовоспалительных препаратов (например, аспирина или ибупрофена). В этих состояниях омега-5-глиадин будет проникать через слизистую оболочку кишечника, контактировать с клетками иммунной системы, и в случае аллергии на него иммунная система будет его распознавать и сражаться с ним. Иными словами, у человека с аллергией на омега-5-глиадин пшеница будет вызывать симптомы аллергии не каждый раз при ее употреблении, а при определенных обстоятельствах. Например, если человек после употребления мучных изделий займется спортом (поэтому такую форму аллергии называют «анафилаксией, индуцированной физической нагрузкой, при аллергии на пшеницу») или съест булочку в жару. Иногда обнаружить систему и определить ко-фактор, то есть фактор, способствующий возникновению аллергической реакции, не удается. В случае, который описан выше, нам так и не удалось с уверенностью найти ко-фактор, поэтому мужчина иронично назвал свою историю «аллергическая русская рулетка».
Как проявляется пищевая аллергия?
Наиболее часто пищевая аллергия проявляется кожными симптомами. К ним относятся аллергическая крапивница, аллергические ангиоотеки и обострение атопического дерматита. [118, 144]
Аллергическая крапивница и аллергические ангиоотеки
Аллергическая крапивница и аллергические ангиоотеки возникают в течение двух часов от момента употребления аллергена. Особенностью крапивницы и ангиоотеков, связанных с пищевой аллергией, является то, что они будут возникать только после приема пищи и будут возникать каждый раз при употреблении одного и того же продукта (кроме случаев аллергии на омега-5-глиадин). Например, в случае аллергии на белки фундука каждый раз при его употреблении будет возникать крапивница. [87, 135, 192]
Атопический дерматит
Другим кожным проявлением пищевой аллергии является обострение атопического дерматита. В этом случае временной интервал между употреблением продукта и появлением изменений кожи может достигать 48 часов. Важно отметить, что пищевая аллергия – не первопричина возникновения атопического дерматита, а один из пусковых факторов обострения. Атопический дерматит – хроническое рецидивирующее заболевание кожи, то есть оно регулярно то обостряется, то стихает. При этом обострения могут возникать по самым разным причинам, одной из которых может являться употребление аллергенных для человека белков. Такое сочетание (атопический дерматит + пищевая аллергия) встречается у 30 % малышей и очень редко – у взрослых. В случае постоянного употребления аллергена в пищу атопический дерматит будет протекать достаточно тяжело и будет устойчив к лечению. Это означает, что в случае пищевой аллергии, до тех пор пока продукт не будет исключен из рациона, местные средства (лечебные и ухаживающие кремы) не будут давать заметного эффекта. [23, 35, 51] Об атопическом дерматите мы поговорим в одной из следующих глав.
Желудочно-кишечные формы аллергии
Желудочно-кишечные формы аллергии – это заболевания, при которых аллергическое воспаление происходит в стенке пищевода, желудка или кишечника: эозинофильный эзофагит, эозинофильный гастроэнтерит и колит, энтероколит, вызванный белками пищи (FPIES = food protein-induced enterocolitic syndrome), проктоколит, вызванный белками пищи. За исключением проктоколита это тяжелые заболевания, протекающие с потерей веса или плохим набором веса, тяжелыми острыми или хроническими симптомами в виде боли в животе, рвоты или диареи, гастроэзофагеального рефлюкса (срыгивания, отрыжки, изжоги), затруднения глотания, иногда – запоров с мягким стулом.
Самая безобидная желудочно-кишечная форма пищевой аллергии – проктоколит, вызванный съеденной пищей. Это заболевание чаще всего возникает у малышей на первом году жизни. Оно проявляется прожилками крови в стуле, при этом в остальном ребенок чувствует себя хорошо, набирает в весе и не имеет никаких жалоб. Самой частой причиной проктоколита являются белки коровьего молока. Реже его могут вызывать другие пищевые белки, например рис или другие злаки. У большинства детей это заболевание заканчивается после 1 года. Такое благоприятное течение – отличительная особенность проктоколита в отличие от всех остальных желудочно-кишечных форм аллергии, протекающих достаточно тяжело. [34,109, 124, 143]
Одна из наиболее тяжелых желудочно-кишечных форм аллергии – энтероколит, вызванный белками пищи (food protein induced enterocolitic syndrome = FPIES). Ее симптомы – рвота, диарея, кровь и слизь в стуле, боль в животе. Эти симптомы возникают в течение 1–3 часов после употребления одного и того же продукта-аллергена. Они могут проявляться остро и бурно, в этом случае их следствием могут являться тяжелое обезвоживание, падение артериального давления и шок. Острые формы FPIES чаще всего заканчиваются госпитализацией. При хронической форме этого заболевания симптомы проявляются менее бурно, длительно, и их следствием может быть плохой набор веса или потеря веса. Энтероколит, вызванный белками пищи, развивается чаще всего на первом году жизни, его могут вызывать любые продукты – молоко (в виде молочной смеси или прикорма), соя, яйца, пшеница, овсянка и другие прикормы. До 30 % детей могут реагировать на два и более продукта одновременно. [123, 143]
Кроме FPIES и проктоколита, к желудочно-кишечным формам аллергии относится группа эозинофильных желудочно-кишечных заболеваний (Eosinophiliс gastrointestinal disorders – EGIDs): эозинофильный эзофагит, эозинофильный гастрит, эозинофильный энтерит, эозинофильный колит. [33, 89, 141, 143]
Это заболевания, при которых из-за пищевой аллергии белки пищи вызывают эозинофильное воспаление, которое приводит к нарушению работы желудочно-кишечного тракта. Эозинофильный эзофагит – это аллергическое заболевание пищевода, проявляющееся нарушением его функций. Он проявляется затруднением глотания твердой пищи, чувством застревания пищи, изжогой и отрыжкой, болью в центре грудной клетки и верхних отделах живота. Чувство застревания пищи – самый частый симптом, проявляющийся изменениями пищевого поведения: человек избегает твердой упругой пищи (мясо, багет с корочкой), нарезает пищу на мелкие кусочки, обильно смачивает еду соусами или маслом, запивает еду, чтобы «протолкнуть» ее. Важно: все эти симптомы могут быть связаны с индивидуальными предпочтениями, оценивать ситуацию нужно комплексно. При эозинофильном гастрите возникают тошнота, рвота, боль в животе. При эозинофильном энтерите – боль в животе и диарея. При эозинофильном колите – боль в животе и запор с мягким стулом. При всех эозинофильных желудочно-кишечных заболеваниях в детском возрасте страдает набор веса, во взрослом возрасте человек может терять в весе. Наиболее часто желудочно-кишечные формы аллергии вызывают молочные продукты, яйца, пшеница и другие злаки, рыба, морепродукты, орехи, арахис, соя, реже могут вызывать бобовые, овощи и фрукты.
В целом желудочно-кишечные формы аллергии, за исключением проктоколита – редкие тяжелые заболевания, имеющие довольно яркие симптомы. Они могут протекать остро, но чаще имеют хроническое течение, нередко сопровождаются болью в животе и снижением веса.
Аллергический ринит и бронхиальная астма как проявления пищевой аллергии
Может ли пищевая аллергия проявляться насморком и кашлем? Этот вопрос часто тревожит родителей и не дает покоя бабушкам. Могут ли возникнуть сопли из-за сладкого?
Действительно, пищевая аллергия может проявляться в виде насморка и кашля. Эти симптомы возникают остро, в течение двух часов от момента употребления аллергена, и чаще всего сопровождаются кожными проявлениями – крапивницей или отеками. [118, 144] Когда у человека возникают симптомы аллергии со стороны нескольких систем органов (в нашем случае – со стороны кожи и органов дыхания), это называется анафилаксией. Это тяжелая форма аллергии, она всегда проявляется остро и может угрожать жизни. Длительным насморком, длительной заложенностью носа и хроническим кашлем такая форма аллергии не проявляется. Еще одной особенностью подобной формы аллергии является быстрый эффект от исключения виновного продукта. Если человек больше не ест аллерген, все симптомы исчезают в течение суток. Это означает, что если из рациона убран подозреваемый продукт, а насморк и кашель сохраняются, вряд ли они связаны с пищевой аллергией на этот продукт.
Некоторые люди замечают появление отделяемого в носоглотке при употреблении молочных продуктов. Является ли это проявлением аллергии? Как показали исследования, употребление молочных продуктов не приводит к образованию большего количества слизи, но делает ее более заметной. Более подробно об этом – в главе 13, посвященной мифам об аллергии.



