
Анатолий Нагнибеда
Неотложная синдромология. Скорая медицинская помощь. Практическое руководство
Условные сокращения
АВ-блокада – атриовентрикулярная блокада
АД – артериальное давление
АДдиаст. – диастолическое артериальное давление
АДсист. – систолическое артериальное давление
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
АТФ – аденозинтрифосфат
ВГД – внутриглазное давление
ДВС-синдром – синдром диссеминированного внутрисосудистого свертывания
ДТП – дорожно-транспортное происшествие
ЗМС – закрытый массаж сердца
ИА – индекс Алговера
ИБС – ишемическая болезнь сердца
ИВЛ – искусственная вентиляция легких
ИФ – индекс Франка
ИШ – индекс шока (см. ШИ)
КСГ – клинико-статистическая группа
МКБ-10 – Международная классификация болезней 10-го пересмотра
МЕ – международная единица
НПВС – неспецифическое противовоспалительное средство
ОВД – органы (отдел) внутренних дел
ОДН – острая дыхательная недостаточность
ОИ – ожоговый индекс
ОИМ – острый инфаркт миокарда
ОКИ – острая кишечная инфекция
ОНМК – острое нарушение мозгового кровообращения
ОПГ-гестоз – гестоз с отеками (О), протеинурией (П), артериальной гипертензией (Г), синоним – нефропатия беременных
ОХЗОБП – острые хирургические заболевания органов брюшной полости
ОЦК – объем циркулирующей крови
СА-блокада – синоаурикулярная блокада
синдром МАС – синдром Морганьи – Адамса – Стокса
синдром WPW – синдром Вольфа – Паркинсона – Уайта
СОЭ – скорость оседания эритроцитов
СССУ – синдром слабости синусового узла
ТЭЛА – тромбоэмболия легочной артерии
ФОС – фосфорорганические средства
ЦНС – центральная нервная система
ЦП – цветовой показатель
ЧДД – частота дыхательных движений
ЧМТ – черепно-мозговая травма
ЧСС – частота сердечных сокращений
ШИ – шоковый индекс
ЭИТ – электроимпульсная терапия
ЭКГ – электрокардиография, или электрокардиограмма
Сокращения приставок для образования дольных значений величин:
м… – милли… например ммоль – миллимоль;
мк… – микро… например мкг – микрограмм;
н… – нано… например нл – нанолитр;
ф… – фемто… например фм – фемтометр
ПРЕДИСЛОВИЕ
Посвящаю с благодарностью
Вере Вячеславовне Титовой
Развитию современного здравоохранения способствуют, углубленная специализация, повышение роли высокотехнологичных инструментальных, аппаратных и лабораторных методов исследования, широкое внедрение перспективных, лечебных технологий, включающих лекарственные средства селективного (избирательного) действия и формированию на этой базе большого объема качественных диагностических и лечебных медицинских услуг.
При выборе объема медицинских услуг и назначении лечебных курсов нельзя не учитывать экологические, социальные и экономические факторы, влияющие, и отнюдь не всегда положительно, на реактивность, иммунитет, наследственность, т. е. индивидуальную устойчивость человека к внешним влияниям.
Одним из результатов экономических и структурных преобразований здравоохранения в Российской Федерации явилось повышение роли и значимости в лечебно-профилактической системе специалистов общемедицинской практики – семейных врачей, фельдшеров по специальности «лечебное дело», фельдшеров здравпунктов, врачей и фельдшеров скорой медицинской помощи. Относительная недоступность для значительной части населения высокозатратных и, следовательно, дорогостоящих диагностических и лечебных услуг увеличила потребность лечебно-профилактического дела в клинической диагностике, в первую очередь неотложных состояний, и в клиническом обосновании лечебно-тактических мероприятий. Можно полагать, что фундаментом клинической диагностики является личное общение врача (фельдшера) и пациента, существенным компонентом которого служит установление психологического контакта между ними, безусловного доверия и даже симпатии обеих сторон на основе традиционных диагностических алгоритмов. Именно поэтому диагностический процесс является областью профессионального искусства, не всегда имеющей рациональное объяснение, иногда ориентированной на интуицию (неосознанный опыт).
Это в определенной мере относится и к обоснованию лечебно-тактических решений. Что же касается лечебных мероприятий, то они базируются на строгом научном фундаменте лекарственных и инвазивных методов, т. е. являются ремеслом в высоком смысле этого слова. Интуитивная лечебная практика, не обоснованная диагностическим заключением, по существу вредна или, во всяком случае, бесполезна.
Как известно, диагноз – это медицинское заключение об изменении состояния здоровья или о причине смерти пациента с перечислением выявленных заболеваний или травм. Данное заключение формулируется в терминах, предусмотренных действующими классификациями. Содержанием диагноза могут быть также некоторые особые физиологические состояния, например беременность, климакс, и эпидемиологические особенности заболевания. Следует различать клинический и синдромный диагноз. На основании клинического диагноза назначаются и выполняются лечебно-профилактические и противоэпидемические мероприятия, включая тактические решения и оказание скорой и специализированной медицинской помощи, проведение обсервации и карантина.
Клинический диагноз включает обозначение сущности и природы заболевания, травмы или причины смерти в виде названия нозологической формы, патогенез основных проявлений болезни, вид и степень расстройств отдельных функциональных систем, а также паталогоанатомические характеристики. Природа и сущность болезни составляют этиологический компонент диагноза. Ряд нозологических форм в своем названии отражают или подразумевают связь болезни с конкретной причиной, т. е. этиологические и нозологические определения часто совпадают. Патогенетический компонент диагноза связывает этиологию заболевания и его конкретные проявления, т. е. раскрывает механизм формирования функциональных и морфологических изменений, которые, в свою очередь, создают клиническую картину заболевания. Морфологический компонент диагноза отражает локализацию патологического процесса и особенности его качественных, т. е. морфологических проявлений в виде изменений внешнего вида анатомических образований и цвета тканей. Функциональный компонент диагноза характеризуется нарушениями функций органов и систем, в том числе функций жизнеобеспечения.
Синдромный диагноз не может включить обозначение болезни, поскольку некоторые нозологические формы проявляются одними и теми же синдромами. С другой стороны, одно и то же заболевание может характеризоваться несколькими синдромами, возникшими одновременно или в характерной последовательности. Поэтому иногда конкретная стадия одного и того же заболевания характеризуется несколькими синдромами различной степени выраженности. Причина этого явления заключается в том, что организм располагает сравнительно ограниченным числом ответных реакций на неблагоприятные воздействия внешней среды. Поэтому синдромным диагнозом нельзя обосновать этиологию заболевания, но, с другой стороны, синдромный диагноз в ряде случаев прямо обязывает к проведению дальнейшего диагностического поиска, направленного на выявление этиологии болезни. Например, синдром диареи требует забора фекальных проб для микроскопии возбудителя, а в ряде случаев – постановки серологических реакций. Синдром по определению – устойчивая совокупность симптомов, объединенных общим патогенезом. Следовательно, по результатам синдромной диагностики можно сформулировать патогенетический компонент клинического диагноза, определить тактическое решение и провести посиндромную терапию. Однако посиндромная терапия должна соответствовать решению двух, иной раз прямо противоположных по целям задач. С одной стороны, посиндромная терапия должна купировать жизнеопасное состояние. С другой стороны, она не должна изменить или смазать клинические проявления болезни до постановки клинического диагноза и принятия этиологически обоснованного лечебно-тактического решения. Обезболивание при синдроме острых болей в животе, временно облегчая самочувствие пациента, препятствует выявлению нозологического компонента клинического диагноза, например острого аппендицита, что может привести к задержке операции и к неблагоприятным последствиям.
Синдромный диагноз отражает в соответствии с проявлениями синдрома морфологический и функциональный компоненты клинического диагноза. Морфологический компонент клинического диагноза в форме синдромного диагноза выявляется либо по данным клинического осмотра (например, лимфаденопатия или желтуха), либо по данным лабораторных исследований, например анализе крови при синдроме анемии, где выявляются гемоглобинемия, эритропения и другие изменения морфологического состава крови. Функциональный компонент клинического диагноза в форме синдромного диагноза отражает расстройства функций организма. К их числу относятся расстройства, жизнеопасные на момент осмотра, жизнеугрожающие в ближайшем прогнозе и неблагоприятные для здоровья и жизнедеятельности, т. е. инвалидизирующие пациента на различные сроки.
Таким образом, синдромный диагноз предваряет клинический диагноз, обосновывает его, дает возможность прогнозировать возникновение в течении заболевания очередных характерных синдромов и принимать меры не только лечебного, но и профилактического характера.
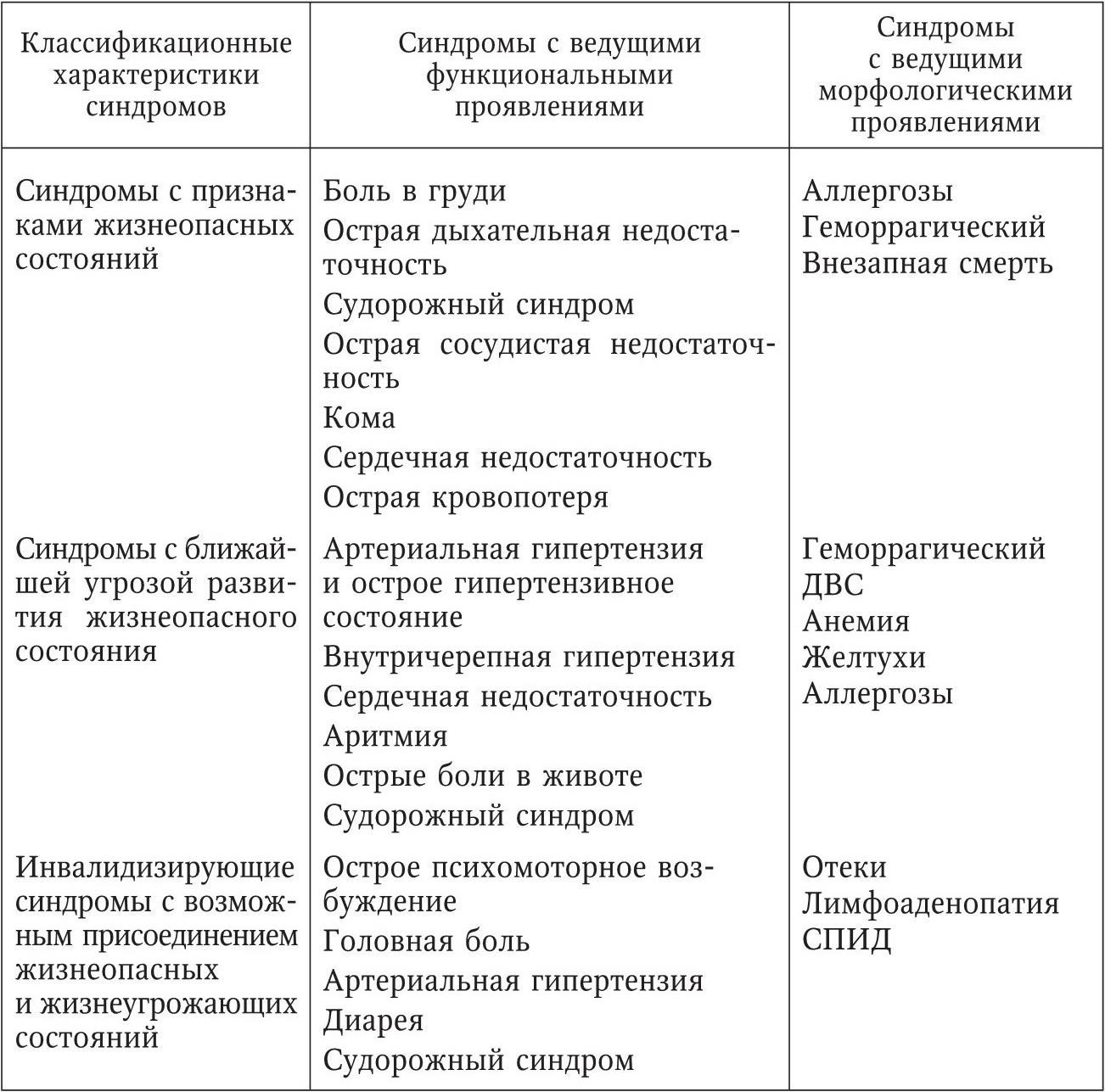
Следовательно, синдромный диагноз позволяет классифицировать синдромы по наличию признаков жизнеопасных состояний («жизнеопасные синдромы»), по наличию признаков ближайшей угрозы их развития («жизнеугрожающие синдромы») и по наличию признаков инвалидизации, на базе которых возможно дальнейшее развитие патологического состояния в жизнеопасном или жизнеугрожающем направлении («инвалидизирующие синдромы»). Кроме того, следует различать функциональные и морфологические проявления синдромов, выявленных в ходе сбора жалоб, анамнеза, клинического осмотра, аппаратных (в основном ЭКГ) и простейших инструментальных исследований. Клиническая классификация основных синдромов приведена в табл. 1.
Жизнеопасные и жизнеугрожающие синдромы требуют экстренных медицинских мероприятий, включающих тактическое решение, – срочную доставку в стационар назначения и в ряде случаев оказание скорой медицинской помощи, в том числе обеспечение безопасности транспортировки. Выявление жизнеопасных и жизнеугрожающих синдромов с преимущественными морфологическими проявлениями обычно не составляет особых сложностей. Исключение составляет разве что синдром анемии, требующий не только углубленного клинического осмотра, но и лабораторного исследования крови. Признаками прямой опасности или ближайшей угрозы жизни при синдромах с преимущественными функциональными проявлениями служат характерные изменения жизненно важных функций, а именно: нарушения сознания, расстройства дыхания, артериальная гипотензия, тахикардия, судороги. Из синдромов с преимущественными функциональными проявлениями наибольшую сложность для дифференциального диагноза и обоснованного адекватного тактического решения представляют синдромы головной боли и внутричерепной гипертензии, а также синдромы артериальной гипертензии и острого гипертензивного состояния (гипертонический криз). Для их распознавания и обоснования синдромного диагноза используют диагностические клинические методы, включая тонометрию и электрокардиографию.
Чтобы успешно использовать метод синдромного подхода к пациенту, необходимо владеть всеми сторонами многогранного понятия «синдром» и его составляющих симптомов.
Таблица 1
Рабочая клиническая классификация основных синдромов
Симптом – это признак, не свойственный здоровью, и для его обнаружения не требуется сложное специализированное медицинское оборудование, т. е. симптом выявляется клинически и доступен для распознавания врачу общей практики, семейному врачу, врачу скорой помощи, а также фельдшеру при проведении самостоятельной лечебной практики. Общим правилом выявления клинических симптомов является непременное соблюдение норм деонтологии, с тем чтобы свести к минимуму неприятные ощущения, неудобства и опасности для больного.
Симптомом болезни может служить не только появление какого-либо нового признака, не свойственного здоровью (кашель, насморк, кожная сыпь или какая-либо другая патология), но и несоответствие проявления одного из признаков нормальной жизнедеятельности, например частоты дыхательных движений или сердечных сокращений. Различают субъективные и объективные симптомы. Субъективные симптомы распознаются путем сбора жалоб, анамнеза и анализа полученных сведений. Этот анализ дает возможность выявить одну из важнейших характеристик субъективного симптома – его изменения (усиление, ослабление, появление новых особенностей) в течение определенного времени. Например, при остром аппендиците больной может сообщить, что в начале боли появились в эпигастральной области, затем стихли на 3 – 4 ч, затем снова возникли, но уже в области пупка, и далее переместились в правую подвздошную область и т. д.
Объективные симптомы выявляются в ходе клинического осмотра, но однократный осмотр не дает возможности выявить их динамику. Для ее выявления используют клинический прием динамического медицинского наблюдения, т. е. неоднократное обследование на протяжении десятков минут (особенно при подозрении на неотложные состояния), часов, дней и более длительного периода времени, но не подвергая риску жизнь и здоровье пациента. Изменчивость симптомов на протяжении определенного времени имеет не меньшее диагностическое значение, чем сам факт их обнаружения.
Характеризуют симптом демонстративность, специфичность и патогномоничность. Демонстративность определяется реактивностью организма больного, а также опытом медицинского работника, его профессиональной настороженностью, физиологическими и психологическими особенностями уровня восприятия. Специфичность и патогномоничность симптома отнюдь не служат достоверным доказательством нозологического диагноза, а лишь характеризуют степень вероятности связи этого симптома с каким-либо заболеванием и не более того. Например, боль в правой подвздошной области чаще указывает на острый аппендицит, но может возникнуть и при остром правостороннем аднексите, и при правосторонней почечной колике, и даже при миозите мышц передней брюшной стенки. Диарея является типичным признаком не только дизентерии, но и многих острых отравлений. Повышение артериального давления обычно связывают с гипертонической болезнью или гипертензионным кризом, но этот симптом может быть вызван и острым нарушением мозгового кровообращения или черепно-мозговой травмой, по каким-то причинам не распознанной при сборе анамнеза. Симптом служит внешним проявлением патогенеза болезни. Однако патогенез любого заболевания заключается в нарушении ряда функций различных органов и систем. По мере развития патологического процесса возникают новые патогенетические цепи. Например, открытый перелом бедренной кости включает механизм развития травматического шока с его патогенезом и клиническими симптомами. Присоединение гнойной инфекции приводит к развитию местного воспалительного процесса с последующей генерализацией и возникновением септического шока. Поэтому патогенетическая цепь заболевания характеризуется устойчивой совокупностью ряда симптомов, объединенных единым патогенезом их возникновения. Так, например, все хирургические заболевания органов желудочно-кишечного тракта с определенного момента их развития проявляются устойчивым сочетанием болей в животе, напряжением мышц передней брюшной стенки, сухостью и обложенностью языка и симптомами раздражения брюшины.
Устойчивая совокупность определенных симптомов, объединенная единым патогенезом, носит название синдром. Синдром может составить клиническую картину всей болезни самостоятельно или в сочетании с другими симптомами. Кроме того, синдром может составить часть клинической картины всей болезни, а именно ту ее часть, которая относится к патологии одного из органов или одной из систем. Названное основное свойство синдрома: устойчивая совокупность симптомов на основе единого патогенеза многократно усиливает демонстративность, избирательность и патогномоничность синдрома по сравнению с любым отдельно взятым симптомом и побуждает диагноста к тщательному поиску и достоверному исключению других симптомов, которые входят в предполагаемый синдром или подозреваемое заболевание. Клинический синдром, как и составляющие его симптомы, выявляются и отслеживаются с наименьшими затратами времени, диагностических ресурсов, опасностями и субъективными неудобствами для больного. В динамике заболевания на каждом его этапе синдром может составить клиническую картину всей болезни или какого-либо периода ее развития. Следует различать синдромы и симптомокомплексы.
Симптомокомплексы характеризуют болезнь в целом, но входящие в них симптомы могут иметь различный патогенез. Например, гематурия и артериальная гипертензия при остром гломерулонефрите являются проявлением двух самостоятельных патогенетических цепей, которые объединяет позиция их возникновения – пораженная почка. С другой стороны, многие заболевания включают сходные патогенетические механизмы, что приводит к проявлению их сходными синдромами. Та же артериальная гипертония характерна и для гипертонической болезни, и для хронического нефрита. Иначе говоря, один и тот же синдром может наблюдаться при различных заболеваниях. Например, лимфаденопатия сопровождает неспецифические гнойно-воспалительные процессы, специфические инфекции (сифилис, туберкулез), онкологические заболевания, болезни кроветворной системы, аллергозы и т. д. Синдромный диагноз не равнозначен нозологическому диагнозу и не может подменить его.
Выявление, идентификацию и дифференцирование синдрома начинают с анализа ведущего симптома, который наиболее беспокоит пациента или окружающих его людей. Большинство морфологических и функциональных синдромов названо в соответствии с этими симптомами, например синдром лимфаденопатии, желтухи, аритмий. Поэтому данные симптомы становятся ведущими в синдромных проявлениях. В отдельных случаях для выявления ведущего симптома и, следовательно, для идентификации синдрома требуются лабораторные или инструментальные исследования. Например, синдром анемий или синдром иммунодефицита распознаются на основании анализа крови, а синдром внутричерепной гипертензии – на основании результатов пункций ликворных пространств.
При сходстве ведущих симптомов синдромы различают по особенностям сопутствующих симптомов. Например, геморрагический синдром и синдром анемии похожи, так как их ведущими проявлениями служат гемоглобинпения и эритропения. Однако при геморрагическом синдроме выявляются геморрагические проявления в виде очагов кровотечений, что отнюдь не противоречит факту одновременного наличия у пациента двух патологических синдромов. При этом синдром анемии как следствие истощения кроветворной функции костного мозга является прямым результатом геморрагического синдрома, который и послужил причиной истощения кроветворной функции.
Другой способ дифференциальной диагностики синдромов заключается в выявлении взаимно исключающих особенностей проявления отдельных симптомов или, как говорят, в выявлении противоположности их проявлений. Например, отсутствие сознания – ведущий симптом и для синдрома коматозного состояния, и для основных форм синдрома острой сосудистой недостаточности (обморока и коллапса). Однако отсутствие сознания при обмороке кратковременно, что прямо противоположно длительному отсутствию сознания при коме, а также при коллапсе.
Третий способ дифференциальной диагностики синдромов – выявление несовпадающих симптомов. Продолжая дифференциальную диагностику синдрома коматозного состояния и коллапса, диагност имеет в виду, что при коме утрата сознания до определенного момента не сопровождается декомпенсацией сосудистой деятельности, в то время как коллапс характеризуется артериальной гипотензией. Падение артериального давления у пациента в коме свидетельствует, что синдром коматозного состояния осложнился синдромом острой сосудистой недостаточности, т. е. коллапсом.
Экстренной доставке в стационар подлежат все пациенты с признаками жизнеопасных состояний или угрозы их развития. При прочих патологических состояниях, не имеющих этих признаков, решение об амбулаторно-поликлиническом лечении принимается только на основе нозологического диагноза. Таким образом, синдромный диагноз обосновывает госпитализацию и не служит основанием отказа от нее. Это касается и инвалидизирующих синдромов, хотя здесь выбор амбулаторно-поликлинического или стационарного способов обследования и лечения дополнительно обосновывают медико-социальными, эпидемиологическими и медицинскими критериями. Например, при синдроме острого психомоторного возбуждения с известным нозологическим диагнозом решение на доставку в стационар принимается с учетом медицинских и медико-социальных критериев, при синдроме диареи – на основании медицинских и эпидемиологических критериев. Медицинские критерии включают оценку эффективности первичных медицинских мероприятий. Естественно, что госпитализация, как и любые другие медицинские мероприятия, осуществляется только в соответствии с Федеральным законом от 22.06.1993 г. № 5487 «Основы законодательства Российской Федерации об охране здоровья граждан» и статьями других законов России, в их числе статьи законов, обосновывающих недобровольную госпитализацию в особых случаях.
В комплекс амбулаторно-поликлинических и стационарных лечебных мероприятий входят как этиотропные, так и посиндромные назначения. Однако выбор и обоснование посиндромных назначений в стационаре отличается от выбора и обоснования их вне стационара. Объем предстационарной, т. е. догоспитальной, медикаментозной посиндромной терапии обосновывают жизнеугрожающими проявлениями синдромов. Синдромная терапия в условиях стационара является компонентом комплексного этиопатогенетического лечения. В постстационарный амбулаторно-поликлинический лечебный курс входят этиотропные и посиндромные препараты, выбранные с учетом этиологии заболевания на основании заключительного диагноза. В этой связи врач общей практики, семейный врач, врач скорой помощи, а также фельдшер, занятый самостоятельной лечебной практикой, решают две важнейшие лечебно-профилактические задачи. Первая из них – выбор показаний, доз и способов применения лекарственных средств в объеме догоспитального этапа скорой медицинской помощи. Вторая задача – оценка эффективности и нежелательных побочных явлений систематических лечебных курсов, назначаемых врачамиспециалистами при точно установленном заключительном диагнозе по итогам клинических обследований. Показания и противопоказания к применению основных лекарственных препаратов, предназначенных для посиндромной терапии неотложных состояний, приведены в фармацевтической литературе. Общими противопоказаниями к применению всех медикаментов служит индивидуальная непереносимость или повышенная чувствительность к ним.
Ряд синдромов являются жизнеугрожающими, и в этом случае посиндромная терапия осуществляется в рамках оказания скорой медицинской помощи, например применение гипотензивных препаратов в комплексной терапии гипертонического криза. Однако посиндромная терапия большей частью входит в комплекс лечебных мероприятий, показанных при том или ином заболевании с четко сформулированным нозологическим диагнозом. В некоторых случаях сужение круга лечебных мероприятий до посиндромной терапии затушевывает клинические проявления синдрома, что является ошибочным, так как затрудняет диагностику и создает видимость мнимого лечебного эффекта.
Цели синдромного подхода к пациенту заключаются в том, чтобы в кратчайшие сроки с минимальной затратой сил и средств и с минимальным риском для пациентов решить главные диагностические и лечебно-тактические задачи, а именно:
1. Своевременно выявить или достоверно исключить жизнеопасное состояние и угрозу его возможного развития.
2. Определить или заподозрить и дифференцировать более или менее четко очерченный круг заболеваний, характеризующихся выявленным синдромом.
3. Принять меры к выявлению или достоверному исключению симптомов, первоначально ускользнувших из поля зрения, но характерных для данного синдрома или для тех заболеваний, которым свойственен данный синдром.
4. Выбрать и провести оптимальные медикаментозные, аппаратные и инструментальные лечебные мероприятия по жизнеспасающим или жизнеугрожающим показаниям в пределах своей профессиональной компетенции в соответствии с сертификатом.
5. Принять и выполнить оптимальное тактическое решение по одному из нижеследующих вариантов:
– экстренная доставка пациентов в стационар;
– направление и/или доставка пациентов к врачу-специалисту или к врачу общей практики;
– направление на лабораторное и/или инструментальное (аппаратное) исследование и врачебное наблюдение в стационарном или в амбулаторно-поликлиническом лечебнопрофилактическом учреждении.
6. Самостоятельно назначить или организовать врачебное назначение соответствующего лечебного курса медикаментозными, физиотерапевтическими или иными средствами и осуществить контроль их эффективности и безопасности для пациентов.
7. Оценить эффективность и выявить побочные и нежелательные эффекты систематических лечебных курсов и принять меры для их коррекции или отмены по результатам срочных врачебных консультаций.
Конкретные аннотации к лекарственным препаратам содержат подробную и точную информацию о дозах, способах применения, побочных эффектах, противопоказаниях и взаимодействии с другими лекарственными препаратами. Эти же сведения можно получить из официальных фармацевтических изданий и книг по фармакотерапевтическим аспектам взаимодействия лекарственных веществ. Конечно, возрастающий объем фармацевтического рынка не дает возможности удержать в памяти постоянно растущий массив информации по этому поводу. Тем более важно умение правильно использовать необходимые официнальные данные и принимать лекарственные решения только по получению нужной и достоверной информации.
Изложенный в руководстве материал позволяет сделать определенные выводы. Можно полагать, что вдумчивый врач (фельдшер) придет к этим выводам самостоятельно.
Выводы
1. Синдромный диагноз отражает патогенез заболевания.
2. Синдромный диагноз является предварительным диагнозом.
3. Синдромный диагноз не отражает этиологию заболевания и не подменяет собой клинический нозологический диагноз.
4. Синдромный диагноз обосновывает необходимость дальнейших лабораторных и инструментальных исследований, а также применение специализированных методов диагностики и лечения в условиях стационара.
5. Синдромный диагноз не дает оснований для отказа от специализированных методов диагностики и лечения в условиях стационара.
6. Отдельные лекарственные препараты могут неправильно интерпретировать или смягчать клинические проявления ряда синдромов и тем самым препятствовать установлению точного клинического диагноза.
Выводы позволяют сформулировать практические рекомендации общего характера.
Практические рекомендации
1. При выявлении патологического синдрома следует установить его жизнеопасный, жизнеугрожающий или инвалидизирующий характер.
2. Посиндромные лечебные мероприятия следует направлять на поддержание или протезирование функций жизнеобеспечения, профилактику развития жизнеугрожающих расстройств и осложнений.
3. Посиндромные лечебные мероприятия, в первую очередь лекарственные воздействия, не должны изменять клиническую картину заболевания до постановки нозологического клинического диагноза, т. е. не препятствовать дифференциальной диагностике.
4. При неизвестном клиническом диагнозе или при безуспешности этиопатогенетической терапии, даже в случаях нозологической идентификации синдрома, т. е. при известном клиническом диагнозе, все больные, как с острыми, так и с хроническими заболеваниями, подлежат стационарному или специализированному амбулаторно-поликлиническому обследованию.
5. Выбор этапа обследования и лечения определяется на основании тяжести состояния пациента и эпидемиологических показаний.
6. Посиндромная патогенетическая терапия является составной частью этиотропного комплексного лечения больных.
7. Лекарственные препараты следует применять на основе показаний, противопоказаний и при обязательном учете характера лекарственного взаимодействия.
В последующих главах руководства приведены основные сведения по ряду синдромов, наиболее практически значимых для врача общей практики, семейного врача, а также фельдшера с сертификатом по специальности «Лечебное дело», изложенные в соответствии с вышеприведенными принципами синдромной патологии, дифференциальной диагностики и фармакотерапии.



